


2008/139/3.png)

2008/139/1.png)



 Рейтинг: 4.2/5.0 (1726 проголосовавших)
Рейтинг: 4.2/5.0 (1726 проголосовавших)Категория: Бланки/Образцы
1 февраля 2001 года
Если анестезия и критические состояния - ваша специальность,
то эти материалы для вас
Инструкции обязательные для исполнения в госпитале ветеранов войн №2 Управления Здравоохранения г. Москвы
Начало проекта -
ноябрь 2000 года
Web-design
и редактирование
В.Л.Егошин
ИНСТРУКЦИЯ ДЛЯ ВРАЧЕЙ АНЕСТИЗИОЛОГОВ-РЕАНИМАТОЛОГОВ ПО КАТЕТЕРИЗАЦИИ ЦЕНТРАЛЬНЫХ ВЕН.
1.Показаниями к катетеризации центральных вен являются:
» недоступность периферических вен;
» длительные операции с большой кровопотерей,
» необходимость в многосуточной и интенсивной терапии;
» необходимость парентерального питания, включающая в себя переливание концентрированных, гипертонических растворов;
» пот-ребность в диагностических и контрольных исследованиях (изме-рение централ»ного венозного давления в полостях сердца, рентгеноконтрастные исследования, многократные взятия проб крови и др.).
2. Противопоказаниями к катетеризации центральных вен могут быть:
» синдром верхней полой вены;
» синдром Педжета-Шретера;
» резкие нарушения свертывающейся системы крови;
» локальные воспалительные процессы в местах катетеризации вен,
» для подк-лючичной дополнительно
- выраженная дыхательная недостаточность с эмфиземой легких,
- двусторонний пневмоторакс,
- травма области ключицы и др.
3. Помещение, где проводится катетеризация, должно быть с режимом стерил»ности операционной: манипуляционная, перевязочная, блок реанимации, операционная.
4. Одежда медперсонала - форменная, обязател»ны марлевые маски. Используемый материал стерильный по установленным нормам. Врач, производящий катетеризацию, моет руки как перед обычной операцией. Обработка операционного поля - дважды 2% раствором йода, обкладывание стерильной пеленкой, затем обработка 96° спиртом. Катетеризация проводится под местной анестезией, не грубо, с соблюдением мер профилактики воздушной эмболии и других осложнений по одной из методик указанных выше или в специальной медицинской литературе. Катетер фиксируется к коже шелковой лигатурой, накладывается спиртовая наклейка. Если к катетеру не подключена инфузионная система, то надевается резиновая пробка без дефекта и создается "гепариновый замок". Катетер помещается под стерильную наклейку. В историю болезни пишется протокол катетеризации с указанием ухода за катетером (стерильность, герметичность, гепаринизация), рекомендацией контрол»ной рентгенографией грудной клетки больному (исключить возможность пневмоторакса). Обо всех особенностях предупреждается лечащий врач, ставится в известность заведующий отделением анестезиологии или реанимации. Данные о больном, замечания регистрируются в специальном журнале.
5. Анестезиолог-реаниматолог, проводивший катетеризацию, несет ответственность за следующие осложнения (с учетом индивидуальных особенностей больного):
o грубые повреждения;
o пневмоторакс;
o гемо, гидроторакс;
o отрыв проводника, катетера;
o перфорацию вены, сердца, т.е. за технические погрешности.
При нарушении рекомендаций данной инструкции объем ответственности проводившего операцию возрастает.
6. Врач, проводивший катетеризацию, через лечащего врача и при активном осмотре должен знать о состоянии больного, всех осложнениях и событиях, вплоть до удаления катетера из вены по окончании лечения больного. Последнюю манипуляцию может сделать лечащий врач по согласованию с указанием об этом в истории болезни
7. Каждый случай осложнения должен быт» разобран на утренней конференции в отделениях.
ИНСТРУКЦИЯ ДЛЯ ВРАЧЕЙ ПРОФИЛЬНЫХ ОТДЕЛЕНИЙ ПО КАТЕТЕРИЗАЦИИ ЦЕНТРАЛЬНЫХ ВЕН
1. Одним из показаний к катетеризации центральных вен является необходимость в инфузионной терапии при невозможности провести пункцию периферических вен или венесекцию.
2. Больного ставят в известность о предстоящей операции, получают его согласие. Записывают показания в историю болезни и подают заявку (письменно или по телефону в отделение анестезиологии или реанимации) Врач анестезиолог-реаниматолог оценивает пока-зания и, при отсутствии противопоказаний, больной медперсоналом отделения транспортируется в лежачем положении в помещение с режимом операционной (перевязочная, манипуляционная, блок реанимации, операционная). После установки катетера в стерильных условиях врач анестезиолог-реаниматолог делает соответствующую запись в историю болезни с рекомендациями по уходу за катетером.
3. Лечащий врач ежедневно осматривает состояние катетера, кож-ных покровов вокруг, контролирует действие среднего медперсонала, назна-чает перевязку, что отражает в дневнике истории болезни. При возникновении каких либо вопросов вызывает на консультацию вра-ча, производившего катетеризацию.
4. Непроизвольное удаление катетера, тромбирование кровью, на-гноение мягких тканей вокруг, тромбофлебиты возникают в резуль-тате плохого ухода за катетером, поэтому ответственность за данные осложнения возлагаются на лечащего врача и медперсонал, курирующих катетеризированного пациента.
5. Удаление катетера из центральной вены может быть произведено лечащим врачом по согласованию с врачом производившим кате-теризацию при возникновении вышеназванных осложнений или за его ненадобностью - по окончании лечения больного, что регистрируется в истории болезни.
6. Все осложнения, связанные с катетеризацией центральных вен должны быть зафиксированы и обсуждены.
ИНСТРУКЦИЯ
ДЛЯ МЕДИЦИНСКИХ СЕСТЕР МАНИПУЛЯЦИОННЫХ КАБИНЕТОВ ПО УХОДУ ЗА КАТЕТЕРАМИ, НАХОДЯЩИМИСЯ В ЦЕНТРАЛЬНЫХ ВЕНАХ
1. Перед работой с катетером медицинская сестра моет руки с мылом, высушивает и обрабатывает их 70° спиртом или 0,5% хлоргексидиновым спиртом.
2. Соблюдается стерильность катетера, который должен быть постоянно закрыт стерильной повязкой. Ежедневно кожа вокруг катетера обрабатывается спиртовым раствором йода, или 1% раствором бриллиантового зеленого, или метиленовым синим, и накладывается спиртовая наклейка. При загрязнении последняя меняется неза-медлительно.
3. При подключении к катетеру инфузионной системы манипуляцию выполняют быстро, с целью избежать воздушной эмболии (больного просят задержать ды-хание). По окончании инфузии герметичность обеспечивается немедленным закрытием катетера резиновой стерильной пробкой (больного снова просят задержать ды-хание).
4. После за-крытия катетера резиновой стерильной пробкой (она должна быть без дефектов), он через неё промывается гепариновым раствором в объеме 10 мл (раствор готовится из расчета 1 единица гепарина на 1 мл физиологического раствора хлористого натрия). Это создает в катетере "гепариновый замок" для профилактики тромбирования кровью. При попадании крови в катетер промывание требуется повторить.
5. При возникновении каких-либо осложнений, особенностей, необходимо поставить в известность лечащего врача или заведующего отделением.
6. Тромбирование катетера, воспаления мягких тканей вокруг, септические состояния возникают в результате плохого ухода, за что несет ответственность обслуживающий медперсонал отделения.
Каждое осложнение должно рассматриваться лечебной комиссией госпиталя.
ПРИМЕЧАНИЯ
ПОКАЗАНИЯ
• Мониторинг центрального венозного давления.
• Введение лекарств через центральный доступ (например, инотропных препаратов). [26]
В настоящее время применяют одно- и многопросветные катетеры. Один просвет чаще всего используют в перманентных туннельных катетерах без дополнительных портов, чтобы свести к минимуму риск инфицирования. Многопросветные катетеры используются, если необходима одновременная инфузия нескольких лекарственных средств и мониторинг центрального венозного давления. В последнем случае из-за большего диаметра катетера следует соблюдать осторожность, чтобы по ошибке не катетеризовать артерию.
В настоящее время доступны катетеры, поверхность которых обработана антибиотиками, что, как уже говорилось, удлиняет срок эксплуатации катетера.
ХИТРОСТИ РЕМЕСЛА
• Подумайте, действительно ли нельзя обойтись без центрального катетера? Можно ли выполнить все необходимые задачи с помощью периферического или длинного центрального катетера? Установка подключичного катетера несет в себе существенный риск различных осложнений, в том числе фатальных.
• При выполнении процедуры стерильность имеет жизненно важное значение. Строгое соблюдение асептики продлевает срок эксплуатации катетера и уменьшает риск развития сепсиса.
• Стандартные центральные катетеры не очень подходят для быстрого введения жидкости, так как скорость инфузии обратно пропорциональна длине катетера. Если необходимо быстро ввести жидкость, использовать многопросветный катетер нецелесообразно. Вместо этого используйте периферический или центральный катетер большого калибра.
• Перед пункцией вены следует увеличить кровенаполнение вен. С этой целью используйте следующие приемы:опустите головной конец кровати;приподнимите ножной конец кровати;осторожно надавите на область печени пациента;попросите его выполнить пробу Вальсальвы.
• Если пациент плохо переносит положение с опущенным головным концом кровати (например, при сердечной недостаточности), попросите своего помощника опустить кровать непосредственно перед пункцией вены и вернуть ее в исходное положение после того, как проводник введен в вену. Соблюдайте при этом особую осторожность, чтобы не допустить воздушной эмболии. [27]
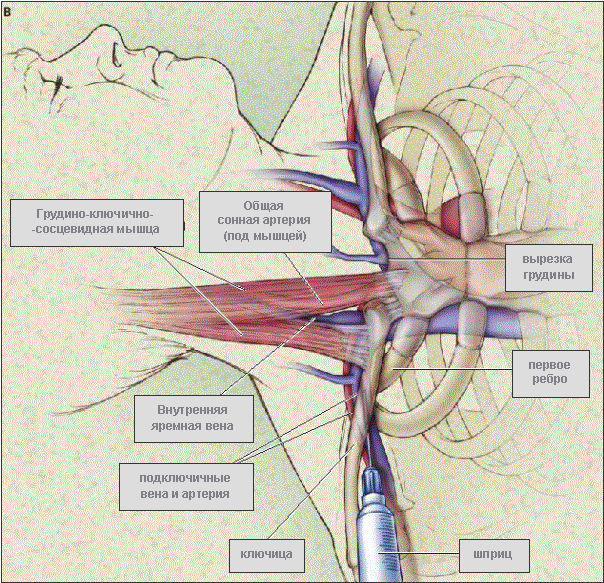
• С правой стороны иглу вводят непосредственно под ключицу в точке, расположенной на границе средней и латеральной трети ключицы. С левой стороны точка введения иглы находится на границе медиальной и средней трети ключицы. Игла должна идти в направлении вырезки грудины. Старайтесь не наклонять иглу вниз, в направлении верхушки легкого.
• Введя иглу, в первую очередь старайтесь представлять подкожное положение иглы, не отвлекаясь на положение своих рук. Мысленно визуализируйте верхушку легкого и старайтесь не задеть ее пункционной иглой.
• Самое важное при этом доступе - правильное положение пациента. Необходимо положить между лопатками пациента валик или полотенце, чтобы максимально "открыть" плечо, - иначе будет очень сложно направить иглу вверх - в сторону от верхушки легкого.
• Чтобы уменьшить риск пневмоторакса, попросите своего помощника совершить тракцию и наружную ротацию руки на стороне выполнения манипуляции.
• Попытайтесь немного изогнуть иглу таким образом, чтобы ее конец был направлен вверх (см. видео "Изогнутая игла или сгибание иглы" Этот прием уменьшит риск пункции легкого и в дальнейшем позволит совершать ротацию иглы, что облегчит проведение проводника.
• Если после попадания иглы в вену аспирация крови затруднена, то, скорее всего, Вы не сможете провести проводник. В этом случае слегка измените положение иглы и добейтесь, чтобы свободно поступала кровь в шприц.
• Появление дискомфорта / болей в шее или в области уха может означать миграцию проводника / катетера в яремную вену. В таком случае надо переустановить проводник / катетер.
• После манипуляции всегда выполняйте рентгенографию, чтобы уточнить положение катетера и исключить пневмоторакс. Признаки пневмоторакса могут появиться не сразу, и нужно предупредить медсестру о необходимости своевременно оповещать врача о появлении любых болей в грудной клетке или одышки. При свободной аспирации венозной крови из катетера его использование можно начать еще до выполнения рентгенографии.
• Зафиксируйте катетер швами, соблюдая правила асептики. Подшивание катетера в двух отдельных точках позволит лучше зафиксировать катетер в месте его введения и уменьшить риск инфицирования.
Сверху наложите асептическую повязку. [28]
• До и после введения препарата необходимо всегда аспирировать кровь и промывать катетер, чтобы убедиться в его внутрисосудистом положении (катетер может проткнуть стенку вены или выскочить из нее). Аспирация также позволяет избежать случайного болюсного введения лекарства из "мертвого пространства" катетера, что важно для больных, получающих лечение инотропными препаратами.
• Старайтесь одновременн не вводить несколько лекарств. Если это невозможно, проверяйте их на совместимость до внутривенного введения.
• После удаления отправляйте конец катетера на бактериологическое исследование.
ОСЛОЖНЕНИЯ
• Пневмоторакс.
• Хотя с помощью вышеуказанных рекомендаций развития пневмоторакса можно избежать, в целом его частота составляет около 1 %. Вместо того чтобы надеяться на удачу, лучше следовать четкому алгоритму действий, направленных на предотвращение пневмоторакса. Продвигая иглу довольно медленно, можно обнаружить некоторые предвестники этого осложнения в виде рефлекторного кашля, возникающего при контакте иглы с висцеральной плеврой. В случае планируемой торакотомии или дренирования плевральной полости по поводу уже развившегося пневмоторакса устанавливайте катетер на той же стороне.
• Пункция/повреждение артерии.Подключичная вена залегает непосредственно кпереди от соответствующей артерии, в связи с чем последнюю легко задеть. Это может привести к развитию гемоторакса, особенно при тенденции к гипокоагуляции. Поскольку подключичная артерия недоступна для непосредственной компрессии, не используйте этот доступ у больных с повышенным риском кровотечения.
• Перфорация вены и гематома.
• Воздушная эмболия, особенно при гиповолемии. Соблюдайте осторожность всякий раз, подключая или отключая катетер.
• Тромбоз/тромбоэмболия.
• Хилоторакс.Только при левостороннем доступе!
• Повреждение нерва.Возможно повреждение плечевого сплетения пункционной иглой. [29]
• Потеря проводника и его последующая миграциия в сердце, что требует хирургического удаления. Никогда не теряйте контроль за проксимальным концом проводника!
• Скручивание катетера с образованием петель.Иногда катетер самопроизвольно скручивается в узел, что может требовать рентгенологического исследования и в ряде случаев - оперативного лечения.
• Перфорация сердца.Осложнение очень редкое, чаще развивается у детей. В случае развития может привести к летальному исходу.
• Электризация катетера.
• Плохое заземление электрооборудования для мониторирования может спровоцировать возникновение и проведение по катетеру слабых токов, нарушающих ритм сердца.
• Инфекции.
• Локальные и системные.
• Тромбоз вены.
• Тромбоз может стать причиной к облитерации сосуда и тромбоэмболии. В дальнейшем катетеризация такой вены становится невозможна.
• Неправильная установка катетера.Проводник и катетер могут проследовать в восходящем направлении по ходу внутренней яремной вены. Теоретически, такой катетер можно использовать для введения лекарств, так как он остается в центральной вене, однако это нежелательно. Это может негативно отразиться на качестве измерения центрального венозного давления.
СПИСОК ЛИТЕРАТУРЫ
• Hoyt D.B. Internal jugular vein cannulation versus subclavian vein cannulation. A surgeon's view: the subclavian vein // Journal of Clinical Monitoring. - 1985. - Vol. 1. - P. 58.
• Borja A.R. Hinhaw J.R. A safe way to perform infraclavicular subclavian vein catheterization // Surgery, Gynecology & Obstetrics. - 1970. - Vol. 130. - P. 673. [30]
• Принимайте меры для профилактики пневмоторакса.
• Используйте технику сгибания иглы во время пункции вены.
• Освойте методику дренирования плевральной полости.
• Сохраняйте постоянный контроль за проводником.
При проведении катетеризации вен у детей, в отличие от взрослых пациентов, существует целый ряд специфических качеств, связанных с анатомо-физиологическими особенностями детского организма: ограниченный выбор вен для катетеризации и, в связи с этим, необходимость долгого стояния катетеров, малые объемы инфузии и, вместе с тем, необходимость введения растворов с высокой объемной скоростью относительно веса ребенка, большее число попыток при катетеризации и, соответственно, более высокий риск возможных осложнений.
К настоящему времени накоплено уже достаточно сведений для выработки национального Протокола катетеризации вен у детей (далее — Протокол). Данный Протокол переработан в соответствии с замечаниями и предложениями, представленными в ходе его обсуждения. Рекомендации, представленные в Протоколе, согласованы с мнением экспертов на методическом Совете педиатрических анестезиологов-реаниматологов г. Москвы и выработаны на основании анализа опубликованных исследований в этой области, как в отечественной, так и зарубежной литературе.
1.1 Область применения.
Настоящий протокол распространяется на осуществление медицинской помощи всем детям, нуждающимся в катетеризации вен.
1.2 Цель разработки и внедрения.
Улучшение качества оказания медицинской помощи детям при заболеваниях, требующих катетеризации вен при проведении лечения, для снижения летальности и осложнений в Российской Федерации.
1.3 Задачи разработки и внедрения.
1. Определение основных показаний для катетеризации вен у детей.
2. Внедрение современных методов катетеризации вен у детей для обеспечения эффективности терапии и снижения риска осложнений.
3. Обеспечение доступности оказания медицинской помощи детям в рамках Программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи.
1.4 Социально-экономическая значимость.
Сокращение количества осложнений и улучшение качества лечения детей.
2.1 Для чего нужен сосудистый доступ.
1. Заместительное введение жидкости: для предотвращения дегидратации, заменное переливание крови, детоксикация.
2. Анестезия.
3. Длительная инфузия лекарств:
• Антибиотики, инотропные препараты и другие.
• Химиотерапия.
• Парентеральное питание.
4. Обезболивание.
5. Диагностические тесты:
• Измерение центрального венозного давления.
• Мониторинг сердечного выброса.
• Забор крови для исследования.
2.2 Выбор места введения.
• Возраст больного.
• Анатомо-физиологические особенности: выраженность вен, состояние пациента, опасность инфицирования и др.
• Диагноз (наличие экстренных показаний).
• Цель инфузии.
• Длительность нахождения катетера: непродолжительная, средней продолжительности, длительная.
• Тип вводимого препарата.
• Особенности методики: опыт врача, частота успешной канюляции, частота осложнений.
2.3 Алгоритм действий при катетеризации.
1. Определение показаний к катетеризации и предполагаемой длительности катетеризации (показания должны быть подписаны заведующим отделения или ответственным дежурным в его отсутствие).
2. Осмотр пациента.
3. Наличие информированного согласия.
4. Выбор вены для катетеризации.
5. Выбор оборудования для катетеризации.
6. Попытка катетеризации. При неудаче выполняют не более 3-х попыток. Далее переходят к катетеризации другой (запасной) вены или приглашают коллегу для проведения катетеризации.
7. При возникновении осложнения проводят диагностику и лечение осложнения.
8. После катетеризации подключичной или яремной вены обязательно должна быть проведена перкуссия и аускультация легких.
2.4 Показания к периферическому доступу:
1. Анестезия.
2. Поддержание жидкостного/электролитного баланса.
3. Низкая вязкость, нераздражающие лекарственные препараты.
4. Непродолжительная инфузионная терапия или наличие хорошо выраженной венозной сети.
2.5 Периферические венозные катетеры.
• Выбирают для кратковременной терапии.
• У взрослых обычно следует переносить на новое место каждые 72-96 часов, хотя у детей оставляют катетер на месте, пока не закончится лечение или до появления осложнений.
• Чаще устанавливают в периферические вены кисти или предплечья.
• Наименьший риск инфекции.
2.6 Показания к центральному венозному доступу.
1. Для проведения массивной инфузионно-трансфузионной терапии.
2. Высокая вязкость вводимых жидкостей (например, парентеральное питание).
3. При необходимости введения растворов, вызывающих раздражение интимы вен (химиотерапия и другие раздражающие препараты).
4. В тех случаях, когда необходим частый или длительный доступ к венам (динамическое измерение ЦВД, регулярный забор крови для анализов – несколько раз в день).
5. Многокомпонентная терапия или несовместимые медицинские препараты.
2.7 Кратковременные центральные венозные катетеры (ЦВК).
Включают катетеры с одним, двумя и тремя просветами.
• Предназначены для 5-10-дневного внутривенного доступа.
• Типичное место установки – подключичная или внутренняя яремная, реже бедренная вена.
• Наконечник катетера располагается в верхней или нижней полой вене.
• Наибольший риск инфекции.
• Используются, в первую очередь, при оказании экстренной медицинской помощи.
2.8 Долговременные центральные венозные катетеры, устанавливаемые через периферический доступ (ПЦВК).
• Используется, когда вероятная продолжительность внутривенной терапии превысит 6 дней.
• Могут использоваться как краткосрочно, так и долгосрочно в течение нескольких недель или месяцев.
• Обычно устанавливаются в крупные периферические вены. У детей могут быть использованы наружная яремная, аксиллярная вены, вена сафена, височная и задне-ушная. Наконечник катетера вводится в верхнюю полую или аксиллярную вену (установка верифицируется рентгенологически).
• Меньшее количество возможных осложнений при установке, более низкий риск инфекции, чем при подключичной или яремной установке.
• Наиболее быстро развивающийся тип катетеров для центрального венозного доступа.
2.9 Долговременные центральные венозные катетеры (туннельные катетеры).
• Устанавливаются хирургическим способом
• Катетер внедряется под кожу на расстоянии 10-15 см от места его введения в вену
• Дакроновая втулка катетера имплантируется под кожу – выход располагается в средне-грудинной области
• Наконечник катетера вводится в верхнюю полую вену
• Низкий риск инфекции благодаря значительному расстоянию между выходом на кожу и местом введения в вену
• После заживления разреза некоторым пациентам используют повязку только во время гигиенических процедур
2.10 Многопросветные катетеры.
Используются двух-, трех- и четырех- просветные катетеры.
Показания для их использования те же, что и для катетеров с одним просветом. Они позволяют проводить одновременную инфузию лекарственных средств, которые не могут смешиваться и, следовательно, вводиться при одновременном введении.
Применение многопросветных катетеров должно быть лимитировано из-за большего риска инфицирования.
2.11 Требования к оборудованию.
• Манжета для измерения АД не должна находиться на руке, где установлен периферический катетер.
• В периферический катетер нельзя вводить препараты для химиотерапии с продолжительным введением, растворы с pH <5 и >9, >500mOsm/l, парентеральное питание, исключая специальные смеси, а также 10% глюкозу, 5% аминокиcлоты
• Кончик центрального катетера при подключичном или яремном доступе должен быть в нижней трети верхней полой вены, бедренного – в нижней полой вене.
• Катетеры должны быть рентгенопозитивными и обеспечивать
возможность проведения МРТ и КТ.
2.12 Пломбирование катетера.
Поскольку тромбы и фибриновые наложения на катетерах могут вызвать окклюзию катетера и служить очагом для микробного обсеменения внутрисосудистых катетеров, можно выполнять следующие процедуры:
1. Гепариновый замок – введение в катетер раствора гепарина 100 ед/мл при закрывании катетера.
2. Введение в катетер физиологического раствора.
3. Применение специальных обтураторов в периферические катетеры.
2.13 Контрольное подтверждение локализации катетера должно быть проведено при следующих ситуациях:
1. При любом подозрении на пневмо-, гемо-, гидроторакс.
2. Трудностях при катетеризации.
3. Болях или дискомфорте после установки катетера.
4. Невозможности получить кровь при аспирации.
5. Трудностях при удалении катетера.
2.14 Возможные осложнения
• Пневмоторакс, гемоторакс или гидроторакс.
• Неправильное положение катетера, его окклюзия, разрыв.
• Миграция катетера.
• Перфорация или разрыв сосудов или внутренних органов.
• Гематома.
• Тампонада сердца.
• Эмболия.
• Сердечная аритмия.
• Эндокардит.
• Флебит.
• Тромбоз сосудов.
• Сепсис или инфицирование.
Флебит – это воспаление интимы вены. Различают три типа основных типа флебитов: механические, химические и инфекционные.
Все внутривенные доступы должны регулярно контролироваться для выявления симптомов флебита.
Любой случай флебита должен быть документирован. Обычно случаи флебита составляют 5% и менее.
Гематома – это неконтролируемое кровотечение в область венепункции, обычно проявляющаяся опухолью, инфильтрированной кровью.
Перед пункцией следует оценить риск развития гематомы: пациенты с существенными нарушениями гемостаза, получающие антикоагулянты и другие.
2.14.3 Пневмоторакс и гемоторакс.
Стратегия минимизации риска пневмоторакса/гемоторакса - это выбор венозного доступа, оптимальная позиция пациента, респираторная пауза и использование УЗИ-контроля.
При подозрении должно быть проведено рентгеновское исследование.
Применение ультразвукового контроля катетеризации центральной вены позволяет увеличить частоту успешных катетеризаций при выполнении данной процедуры менее опытными врачами, позволяя существенно уменьшить число возможных осложнений. Ультразвуковой контроль следует использовать при обучении методике катетеризации вен. Катетеризация центральной вены под ультразвуковым контролем может быть успешно осуществлена тогда, когда катетеризировать центральную вену по классической методике с использованием анатомических ориентиров представляется затруднительным.
Всегда должна производиться оценка риска развития кровотечения. Это, прежде всего, состояние пациента, антикоагулянтная терапия и выбор доступа.
При развитии кровотечения должны быть предприняты немедленные меры для его остановки/минимизации.
2.14.5 Сердечная тампонада.
Риск ее развития во многом определяется состоянием пациента. Чаще всего развитие тампонады связано с нахождением катетера в полостях сердца.
При возникновении симптомов тампонады следует немедленно принимать лечебные меры.
2.14.6 Воздушная эмболия.
Для ее предупреждения пациента при катетеризации и удалении катетера следует укладывать в позицию Тренделенбурга (возвышенный ножной конец).
Не следует оставлять открытым катетер, желательно использовать 3-х ходовые краники. Чтобы избежать воздушной эмболии при ПЦВК, рука пациента должна находиться ниже уровня сердца. При удалении катетера желательно выполнять прием Вальсальвы (форсированный выдох с закрытым ртом) или удалять катетер во время выдоха пациента.
2.15 Фиксация катетера.
• Катетер после установки должен быть надежно фиксирован.
• Предпочтительно проводить фиксацию катетеров с помощью специальных прозрачных наклеек, которые позволяют обеспечить надежное крепление, визуальный контроль места пункции, реже меняются (обычно через 5-7 суток), обеспечивают аэрацию кожи и снижают риск инфицирования в сравнении с традиционной пластырной наклейкой.
2.16 Внутривенное введение жидкостей и препаратов.
• До введения инфузионных средств внутривенно необходимо учесть химическую, физическую и терапевтическую совместимость препаратов.
Применение многопросветных катетеров сокращает риск несовместимости препаратов.
• Для предотвращения преципитации следует промывать катетер «физраствором» между введениями несовместимых растворов, которые назначаются последовательно через один просвет катетера.
2.17 Рекомендации по замене катетеров и систем для введения.
Замена через 72 часа, при использовании жировых эмульсий или препаратов крови – через 24 часа.
2.18 Замена центральных венозных катетеров (ЦВК).
• Плановая замена центральных венозных катетеров не является необходимой для катетеров, которые функционируют и не имеют никаких признаков развития местных или системных осложнений.
• Замена катетера по проводнику является принятой техникой для замены неадекватно функционирующего ЦВК Она связана с меньшим дискомфортом и значительно снижает частоту механических осложнений по сравнению с чрескожной установкой катетера в другом месте.
• Замена временных катетеров по проводнику при наличии бактериемии – неприемлемая стратегия, так как обычно источником инфекции является микробное обсеменение кожного тракта в месте установки катетера.
• Плановая замена центральных венозных катетеров у детей не уменьшает частоту развития сепсиса, связанного с катетеризацией.
• Следует использовать стерильные марлевые или лучше прозрачные полупроницаемые повязки.
• Необходимо менять повязку, если она намокла или загрязнилась.
• Надо менять повязку на катетерах при их замене или удалении.
• Следует снимать толстые повязки периферических катетеров для ежедневного осмотра, если повязка препятствует прямой пальпации и визуальной оценке и надо накладывать новую.
• Необходимо менять повязки короткосрочных ЦВК каждые 2 дня для марлевых повязок и, по крайней мере, каждые 7 дней для прозрачных.
• Надо менять повязки на туннелизированных катетерах не чаще одного раза в неделю, пока место введения не заживет.
• Марлевая повязка является предпочтительной, если наблюдается кровотечение или намокание, а также если у пациента повышено потоотделение.
2.20 Закупорка катетера.
На нее указывает необычно высокое сопротивление при инфузии.
1. Вымыть руки и обработать все соединения антисептиком.
2. Следует подтвердить окклюзию, подсоединив шприц к катетеру. Попытаться набрать кровь в шприц, при успешной попытке аспирировать все сгустки и промыть гепаринизированным «физраствором».
3. Попытаться убрать окклюзию, мягко применяя попеременную аспирацию и инфузию 20 мл шприцом, избегая чрезмерного давления. Шприц должен быть наполовину заполнен гепаринизированным «физраствором» (100 ед/мл).
Предостережение: Не применять высокое давление, т. к. это может привести к повреждению катетера.
4. При неудаче может быть применен фибринолитический препарат типа урокиназы, в соответствии с инструкцией производителя препарата.
5. После восстановления проходимости катетера следует промыть его и наложить гепариновый замок.
6. При неудаче – заменить/удалить катетер.
2.21 Удаление катетера.
Катетер удаляется в следующих случаях:
1. Как только нет необходимости в его использовании.
2. Если имеются катетер-обусловленные осложнения, катетер должен быть немедленно удален.
3. Если имеются признаки связанной с катетером инфекции, необходимо провести микробиологическое исследование кончика катетера для определения чувствительности флоры к антибиотикам.
2.22 Забор крови из катетера.
1. Вымыть руки и обработать все соединения антисептиком.
2. Если колпачок для инъекций на месте, ввести иголку пустого 10 мл шприца по центру колпачка или присоединить напрямую шприц к кранику или катетеру.
3. Набрать 2-3 мл крови для очистки катетера.
4. Ввести иголку нового шприца в колпачок. Если колпачок для инъекций не используется, присоединить шприц через краник к катетеру и набрать необходимое для тестов количество крови. Отсоединить шприц.
5. Присоединить другой шприц с 5 мл «физраствора» и ввести его, чтобы очистить просвет катетера.
6. Обработать антисептиком все соединения.
7. Подсоединить инфузионные линии или наложить гепариновый замок.
3. Катетер-ассоциированные инфекции (КАИ)
3.1 Актуальность проблемы КАИ.
Среди причин нозокомиальной инфекции гематогенно-диссеменированная инфекция занимает по частоте 3-е место. По данным зарубежных исследователей частота КАИ колеблется от 5,3 до 12 на 1000 катетер/дней. Самые частые причины КАИ – нарушение методики постановки катетера и отсутствие навыков ухода за ним. Наиболее часто возбудителями КАИ являются S.aureus, S.epidermidis, Enterococcus spp. Candida spp. В последние годы появилось много антибиотикорезистентных штаммов, в частности, метициллинрезистентных стафилококков, ванкомицинрезистентных энтерококков, клебсиелл, резистентных к цефалоспоринам 3-го поколения, псевдомонад, резистентных к фторхинолонам.
• Бактерии могут колонизировать наружную поверхность катетера и затем мигрировать по ней из пространства между катетером и кожей к внутреннему (внутрисосудистому) концу катетера.
• Другой механизм – колонизация коннектора (места соединения катетера и трубки инфузионной системы) с последующей миграцией по внутренней поверхности катетера. При этом место введения катетера часто даже в случаях подтвержденной инфекции может оставаться неизмененным.
3.3 Материал катетеров и КАИ.
На частоту возникновения КАИ влияют:
1. Материал, из которого сделано устройство;
2. Внутренние факторы вирулентности инфицированного организма.
Исследование in vitro демонстрирует, что катетеры, сделанные из поливинилхлорида или полиэтилена являются менее устойчивыми к прилипанию микроорганизмов, чем катетеры, сделанные из тефлона, силикона или полиуретана.
Как и у взрослых, у детей КАИ связаны с применением внутрисосудистых катетеров. С 1995 по 2000 гг. КАИ составили в педиатрических ОРИТ 7,7 на 1000 дней стояния катетера (National Nosocomial Infections Surveillance (NNIS) System report, data summary from April 1995-April 2000, issued June 2000. Am J Infect Control 2000;28:429-35).
3.5 Основные подходы к профилактике КАИ.
• Обучение пациентов и медицинского персонала.
• Общая асептика.
• Уход за местом установки катетера.
• Соблюдение правил ухода за катетером.
3.6 Рекомендации по постановке и ведению катетеров, подтвержденные многоцентровыми рандомизированными исследованиями.
3.6.1 Обработка места введения.
• Дезинфектант хлоргексидинглюконат на 49% эффективнее повидона йодина в профилактике КАИ. Это означает, что на каждые 1000 установленных катетеров приходится 11 предотвращенных случаев колонизации.
• Выявлено преимущество спиртового раствора хлоргексидина, который способен статистически достоверно предотвращать колонизацию катетеров.
• Обязательна дезинфекции рук перед установкой катетера, манипуляциями с ним или сменой покрытия катетера. Перчатки не заменяют необходимость соблюдения гигиены рук.
• Применение стерильных, прозрачных полупроницаемых полиуретановых наклеек для фиксации катетера.
• Смена прозрачных наклеек каждые 7 дней или при нарушении целостности повязки, наличии жидкости под наклейкой.
• Использование дезинфектанта для дезинфекции места вкола при наложении или смене повязки.
3.6.2 Профилактика инфицирования.
Показано, что профилактическое введение антибиотиков не снижает частоты КАИ и представляет собой дополнительный фактор риска. Однако у детей со сниженной массой тела эффективна профилактика КАИ путем введения ванкомицина. Системная антибиотикотерапия не рекомендуется для рутинной профилактики катетерных инфекций, как перед установкой катетера, так и во время стояния катетера.
3.6.3 Уход за катетером.
• Повязка из марли не является влагостойкой, ее надо часто менять для осмотра места установки катетера
• Стерильные, прозрачные полупроницаемые полиуретановые наклейки надежно фиксируют место установки, облегчают осмотр катетера, позволяют пациенту принимать душ и их надо менять реже, что экономит время медицинского персонала.
3.7 Обработка места установки периферического катетера.
• Следует менять полупроницаемые полиуретановые наклейки каждые 3 дня.
• Необходимо менять марлевую повязку и пластырь каждые 24-48 часов.
• Перед процедурой надо тщательно обработать руки.
• Дезинфицировать кожу на участке установки катетера.
• Изоляционные меры – перчатки.
• Соблюдать асептику при работе с катетером.
• Наложить повязку на сухую кожу.
• Записать время установки катетера/смены повязки.
3.8 ЦВК - обработка места установки.
• Тщательно обработать руки.
• Удалить повязку
• Тщательно обработать руки
• Перчатки (стерильные), по возможности - маска и шапка.
• Дезинфицировать кожу круговым способом, дать высохнуть.
• Наложить новую прозрачную повязку.
• Тщательно обработать руки.
• Записать время замены повязки и состояние места установки катетера.
Необходимо осматривать место установки ЦВК каждые 8 часов.
Полупроницаемые полиуретановые наклейки меняются не реже одного раза в 7 дней, марлевую повязку и пластырь необходимо менять каждые 24-48 часов.
3.9 Установка катетера.
• Используйте чистые перчатки для установки периферического катетера, если место введения не трогали после обработки кожным антисептиком и стерильные перчатки при постановке центрального венозного катетера.
• Не используйте рутинно процедуру установки с разрезом кожи.
• Для постановки и ухода за катетерами выделите обученный персонал.
• Применяйте максимальные барьерные предосторожности при смене проводника или введения ЦВК (включая ПЦВК).
• Записывайте в стандартизированной форме оператора, дату и время установки катетера, смену повязки.
3.10 Контроль места пункции.
• Необходимо оценивать место установки катетера ежедневно, пальпаторно через перевязку для оценки болезненности и визуально, если используется прозрачная перевязка.
• Марлю и непрозрачные перевязки при контроле можно не удалять, если пациент не имеет никаких клинических симптомов инфекции.
• Если у пациента имеется местная болезненность или другие симптомы возможного развития инфекции, непрозрачная перевязка должна быть удалена, и место установки катетера необходимо осмотреть визуально.
3.11 Уход за местом введения и системой инфузии.
• Необходимо оценивать место установки катетера ежедневно, пальпаторно через перевязку для оценки болезненности и визуально, если используется прозрачная перевязка.
• Снимайте непрозрачную/марлевую повязку для визуального осмотра, если пациент испытывает локальную болезненность или признаки инфицирования.
• При невозможности соблюсти асептическую технику постановки катетера - убирайте его как можно скорее или в течение 48 часов.
• Очищайте порты доступа надлежащими антисептиками.
• Дезинфицируйте кожу антисептиком перед установкой, а также во время смены повязки (предпочтителен 2% хлоргексидин). Оставляйте антисептик на месте введения до высыхания (povidone iodine высыхает 2 минуты или дольше).
• Не доказана выгода от применения антибактериальных катетеров у детей.
3.12 Маска, шапочка, защитные очки, халат.
• Лицевая маска, шапочка, халат и защитные очки необходимы для защиты персонала от инфицирования.
• Максимальные условия стерильности (шапочка, маска, стерильный халат, стерильные перчатки и большая стерильная салфетка) во время установки центрального катетера существенно уменьшают частоту возникновения связанных с катетером инфекций по сравнению со стандартными предосторожностями.
3.13 Гигиена рук.
• Соблюдение процедуры гигиены рук проводится или обычным, содержащим антисептики мылом с водой, или с безводными гелями на основе спирта или пеной.
• Необходимо соблюдение гигиены рук до и после пальпирования места установки катетера, также как до и после установки, замены, манипуляции, промывания или перевязывания внутрисосудистого катетера.
• Пальпация места установки не должна выполняться после обработки антисептиком, если не соблюдены асептические условия.
• Использование перчаток не устраняет необходимость в гигиене рук.
Не следует использовать фильтры в плановом порядке для предотвращения инфицирования.
3.15 Антимикробная профилактика
Не следует использовать интраназальную или системную антимикробную профилактику в плановом порядке перед установкой или во время использования внутрисосудистого катетера для предотвращения микробного обсеменения катетера развития сепсиса.
Риск появления таких устойчивых микроорганизмов перевешивает пользу профилактического использования данного антибиотика.
• Прозрачные полупроницаемые полиуретановые повязки обеспечивают фиксацию, наблюдение за катетером, позволяют пациентам принимать душ без повторной перевязки, и требуют менее частой замены повязки, чем стандартная марля, что также экономит время персонала.
• При фиксации катетера следует по возможности отказаться от наложения швов, так как бесшовные устройства имеют меньшую частоту инфицирования.
3.17 Не рекомендуется.
• Не следует использовать в рутинной практике in-line фильтры или запирающие растворы антибиотиков.
• Не следует заменять рутинным образом ЦВК, а также ПЦВК.
• Не следует менять катетер по проводнику, если имеются клинические подозрения на наличие КАИ.
• Не следует использовать в рутинной практике профилактическое назначение интраназальных или системных антибиотиков.
• Не следует применять в рутинной практике поверхностные антибактериальные мази и кремы в месте выхода катетера.
4.1 Заключительные положения.
• Центральный венозный катетер может устанавливать только сертифицированный врач или обучающийся под руководством сертифицированного врача.
• Катетеризация периферической вены может быть выполнена сертифицированной медицинской сестрой или фельдшером под руководством сертифицированного врача.
• Необходимо вести мониторинг осложнений, в том числе:
1. частоты флебитов;
2. частоты окклюзии;
3. частоты инфекционных осложнений, связанных с катетерами, на 1000 дней, проведенных с катетером.
• Сведения следует подавать ежегодно главному специалисту региона.
• Риск инфицирования увеличивается при сокращении штата медсестер ниже критического уровня.