




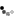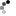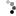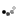 Рейтинг: 5.0/5.0 (1700 проголосовавших)
Рейтинг: 5.0/5.0 (1700 проголосовавших)Категория: Бланки/Образцы
 Пикфлоуметрия (англ. Peak Flow) – метод функциональной диагностики для определения пиковой объемной скорости форсированного выдоха. Иными словами данный метод помогает оценить, с какой скоростью человек может выдохнуть воздух, и таким образом оценить степень обструкции (сужения) дыхательных путей. Пикфлоуметрия очень важна для пациентов с бронхиальной астмой и хронической обструктивной болезнью легких, именно она позволяет оценить эффективность проводимой терапии.
Пикфлоуметрия (англ. Peak Flow) – метод функциональной диагностики для определения пиковой объемной скорости форсированного выдоха. Иными словами данный метод помогает оценить, с какой скоростью человек может выдохнуть воздух, и таким образом оценить степень обструкции (сужения) дыхательных путей. Пикфлоуметрия очень важна для пациентов с бронхиальной астмой и хронической обструктивной болезнью легких, именно она позволяет оценить эффективность проводимой терапии.
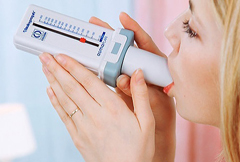
Для данного метода исследования существует специальный прибор – пикфлоуметр, который представляет собой компактную трубочку с градуированной шкалой. Современный аппарат удобен и прост в использовании, с его помощью пациент может самостоятельно контролировать свое состояние, рассчитать дозировку принимаемых препаратов и предупредить приступ удушья. Пикфлоуметры бывают как для взрослых, так и для детей. Как правило, дети могут пользоваться прибором уже с 4-6 лет.
Пациент самостоятельно проводит исследование дважды в день, и все показатели пикфлоуметрии заносит в свой график, с помощью которого возможно лучше понять особенности течения бронхита и астмы.
Проведение пикфлоуметрииПроцедура делается в положении сидя (или стоя). Сначала следует сделать несколько спокойных вдохов и выдохов, после чего делается глубокий вдох, мундштук пикфлоуметра плотно обхватывается губами и производится глубокий форсированный выдох. При этом следует держать аппарат строго параллельно поверхности пола. За каждый сеанс требуется сделать не менее 3 выдохов через некоторые промежутки времени (2-3 мин.), и выбрать максимальное значение.
 Пикфлоуметрия проводится не менее 2 раз в день – вечером и утром. В случае подбора новой терапии следует производить исследование трижды в день. Все показатели пикфлоуметрии записываются в дневник или отмечаются на специальных графиках (которые прилагаются в комплекте с аппаратом).
Пикфлоуметрия проводится не менее 2 раз в день – вечером и утром. В случае подбора новой терапии следует производить исследование трижды в день. Все показатели пикфлоуметрии записываются в дневник или отмечаются на специальных графиках (которые прилагаются в комплекте с аппаратом).
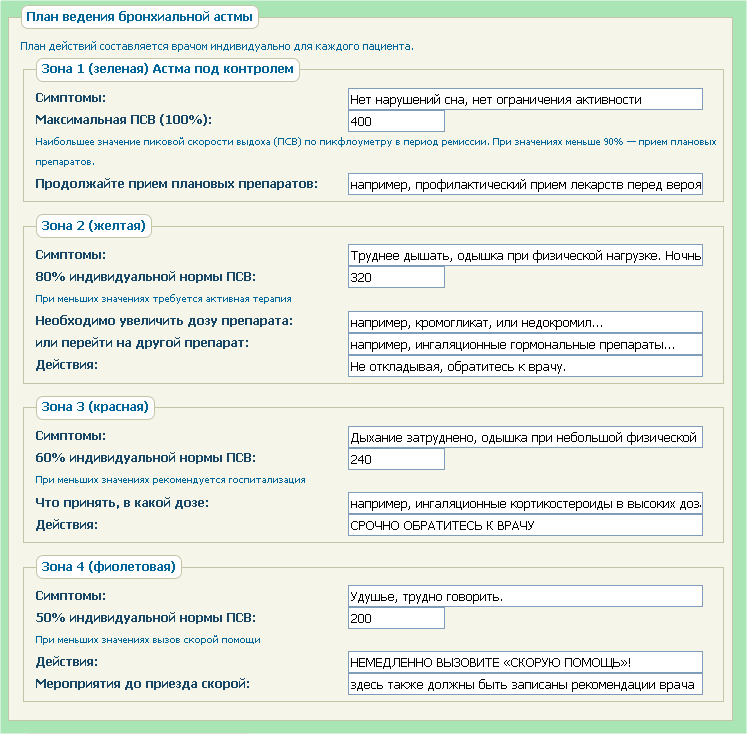
Нормы показателей пикфлоуметрии рассчитываются индивидуально для каждого пациента, в зависимости от его пола, возраста и роста. Для детей учитывается только возраст. В начале пользования данным прибором в течение 3 недель составляется индивидуальная диаграмма с тремя цветными зонами. Для этого состояние пациента должно быть стабильным – без признаков бронхообструкции. При достижении им максимального результата (которые должны быть приближены к норме) его умножают на коэффициент 0.8 – например, если максимальный показатель пикфлоуметрии 400 л/мин, то 400 умножают на 0,8. Получаем 320 л/мин. Значение измерения выше этого показателя будет относиться к «зеленой зоне» – то есть нормальному уровню проходимости дыхательных путей. «Желтая зона» – это максимальный показатель исследования, умноженный на коэффициент 0,5. То есть 400 умножаем на 0,5 и получаем 200 мл/мин (это будет нижней границей желтой зоны). В этом случае границами «желтой зоны» будут значения от 200 л/мин до 320 л/мин. Если показатель пикфлоуметрии находится в этой зоне, то это говорит о том, что необходима коррекция проводимой терапии с участием лечащего врача. Показатель, меньше нижней границы «желтой зоны» относится к «красной зоне». Если определяемое значение находится в ней, то это говорит о том, что у пациента серьезная дыхательная недостаточность, и необходимо срочное вмешательство врача. Об алгоритме действий пациента при показателе, который находится в «красной зоне», необходимо заранее проконсультироваться с лечащим врачом.
Таким образом, пикфлоуметрия позволяет осуществлять контроль за заболеванием органов дыхания в домашних условиях, а это способствует сокращению объема применяемых лекарственных препаратов. Использование системы зон позволяет своевременно увидеть надвигающуюся опасность и предотвратить экстренную госпитализацию.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Выполнила: Кожамбердиева Е.В. 754гр. Проверила: ассистент Махмудова А.К. Алматы 2013
С.Ж.Асфендияров атында?ы ?аза. лтты? медицина университеті
Казахский национальный медицинский университет имени с.Д.Асфендиярова
Кафедра интернатуры и резидентуры по терапии №2
Кафедра интернатуры и резидентуры по терапии №2
Кафедра интернатуры и резидентуры по терапии №2

разнообразные методики с целью определение обратимости бронхиальной обструкции, подбора препаратов и доз для лечения астмы. Но все эти методы обладают одним недостатком: выполнять их может только специально обученный медицинский работник в больнице или поликлинике. В связи с этим, на первое место при наблюдении за симптомами астмы в домашних условиях, выступает метод пикфлуометрии – измерение пиковой скорости выдоха.

Райтом в 1958 г. Прибор достаточно точно измерял значение ПСВ, но был очень громоздким и дорогостоящим. Понимая, что пикфлоуметр должен быть надежным, дешевым и легким в эксплуатации, доктор Райт возглавил специально созданную английской фирмой "Клемент Кларк" (Clement Clarke Int.) научную группу для разработки пикфлоуметра массового производства.В 1976 г. им удалось разработать модель пикфлоуметра, получившего название Мини-Райт, которая выпускается и в настоящее время, постоянно усовершенствуясь.

больных астмой. 2. Оценка выраженности обструктции бронхов и тяжести течения астмы. 3. Определение степени обратимости бронхиальной обструкции. 4. Выявление некоторых факторов, провоцирующих бронхоспазм. 5. Дифференциальная диагностика бронхиальной астмы и других хронических заболеваний лёгких. 6. Проведение объективного мониторинга астмы в амбулаторных условиях. • Наблюдение за колебаниями степени бронхиальной обструкции в течение дня. • Наблюдение за реакцией на бронходилататоры в домашних условиях. • Мониторинг функций лёгких во время работы и на рабочем месте. 7. Прогнозирование обострения бронхиальной астмы. 8. Планирование лечения. 9. Мониторинг ответа на терапию во время обострения. 10. Мониторинг реакции на длительное лечение.

• Всем больным бронхиальной астмой (желательно ежедневно утром и вечером). • Всем пациентам с подозрением на бронхиальную астму.

пикфлоуметр, который представляет собой компактную трубочку с градуированной шкалой. Современный аппарат удобен и прост в использовании, с его помощью пациент может самостоятельно контролировать свое состояние, рассчитать дозировку принимаемых препаратов и предупредить приступ удушья. Пикфлоуметры бывают как для взрослых, так и для детей. Как правило, дети могут пользоваться прибором уже с 4-6 лет.

пикфлоуметр горизонтально. Бегунок должен быть неподвижным. Убедитесь, что бегунок находится в начале шкалы. • Пациент должен максимально глубоко вдохнуть, обхватив плотно губами мундштук и максимально выдохнуть как можно быстрее, не закрывая просвет мундштука языком. • Отметьте результат. Тест нужно проводить трижды. Если это необходимо, пациент между попытками может отдохнуть. Выберете наивысший результат и запишите его. Сравните полученные данные с должными величинами соответствующими возрасту, полу и росту исследуемого или индивидуальной наилучшей величиной ПСВ. К каждому пикфлоуметру прилагается таблица должных значений ПСВ по полу, росту и возрасту.

можно было погасить свечи на торте. • В идеале пикфлоуметрия должна проводиться утром, сразу после подъёма с постели, когда значения ПСВ близки к наихудшим величинам, и быть последней процедурой вечером (предпочтительно после ингаляции бронходилататора короткого действия, если пациент использует ингалятор), то есть когда значения достигают своих наилучших величин.


величины – норма; • ПСВ = 80-89% от должной величины – условная норма, нуждается пациент в динамическом наблюдении; • ПСВ = 50-79% от должной величины – умеренное снижение, пациенту требуется усиление терапии; • ПСВ < 50% от должной величины – резкое снижение, больному необходима госпитализация. Наиболее правильным и чувствительным методом регистрации колебаний значений ПСВ в течение дня является измерение амплитуды (разницы между утренним значением до приёма бронходилататора, если больной его применяет и значением вечером), что выражается в процентах и рассчитывается по формуле: Суточный разброс = ПСВ вечером – ПСВ утром. (ПСВ вечером + ПСВутром).

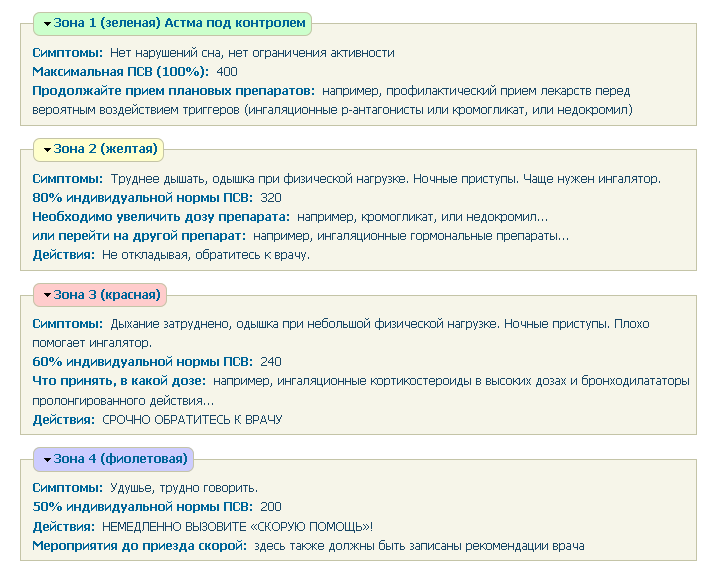
контроля бронхиальной астмы предложен принцип «Светофора», по которому указанным выше уровням ПСВ соответствуют определённые цвета светофора. • «Зелёная зона». Зелёный цвет – показатель нормы. Астма находится под контролем, физическая активность и сон больного не нарушены, отмечаются минимальные (в идеале отсутствуют) симптомы. Показатели ПСВ обычно в пределах 80-100% от должных или лучших индивидуальных значений, разброс показателей обычно не превышает 20%. Если состояние больного соответствует «зелёной зоне» в течение не менее 3-х месяцев, следует подумать о возможности осторожного «шага вниз».

Жёлтый цвет – сигнал «ВНИМАНИЕ». Появление симптомов астмы (ночные симптомы, снижение активности, кашель, свистящие хрипы, чувство сдавления грудной клетки при движении или в покое) и/или значения ПСВ 60-80% от должных или лучших индивидуальных значений с разбросом показателей 20-30% свидетельствуют или об обострении заболевания, или о недостаточно активной терапии в «зелёной зоне». • «Красная зона». Красный цвет – сигнал «ТРЕВОГА!». Симптомы астмы присутствуют в покое и при движении. Значения ПСВ ниже 60% от должных или лучших индивидуальных значений. «Красная зона» сигнализирует о необходимости неотложной помощи, лучше всего в отделении интенсивной терапии.

заболеванием органов дыхания в домашних условиях, а это способствует сокращению объема применяемых лекарственных препаратов. Использование системы зон позволяет своевременно увидеть надвигающуюся опасность и предотвратить экстренную госпитализацию.

Конвенциональные и неконвенциональные методы лечения. — М. «КУДИЦ-ПРЕСС», 2008. — С. 168. под ред. Чучалина. Глобальная стратегия лечения и профилактики бронхиальной астмы. — М. «Атмосфера», 2007. — С. 104. Солопов В. Н. Астма. Истинная причина болезни. — М. «Европолиграфик», 2006. — С. 160.

Что такое пикфлоуметр?
Пикфлоуметр это портативный прибор, который служит для измерения пиковой скорости выдоха (ПСВ), т.е. максимальной скорости воздушного по-тока при форсированном выдохе. Измерения ПСВ проводят в положении стоя, два раза в день до приема лекарств: утром, сразу после подъема, когда значения близки к минимальным, и вечером, через 10-12 часов (обычно значения ПСВ достигают наилучших показателей). Определение проводится 3 раза подряд с небольшими интервалами. Лучший показатель из 3-х измерений фиксируется и наносится на график. Регулярная регистрация этих показателей называется мониторированием ПСВ.
Для чего нужна пикфлоуметрия?
Областью применения этого метода являются любые обструктивные забо-левания легких, но при бронхиальной астме он особенно важен. Его значение можно сравнить с контролем артериального давления при гипертонической бо-лезни или глюкозы крови («сахара») при сахарном диабете. Проводить регистрацию ПСВ можно как в кабинете врача, так для самокон-троля. Метод используется для того, чтобы установить диагноз, определить степень тяжести заболевания, степень контроля астмы, эффективность лечения. С помощью этого метода можно заранее предвидеть надвигающееся обостре-ние. Используется он и для диагностики профессиональной астмы и для уста-новления других провоцирующих факторов.
Как оценивать результаты измерения ПСВ (пиковой скорости выдоха)?
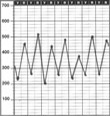
Сама по себе форма графика может рассказать о многом. При хорошем контроле форма графика близка к прямой линии, чем хуже контроль, тем более зигзагообразным выглядит график пикфлоуметрии. Утреннее снижение ПСВ называется «утренним провалом». Наличие даже одного утреннего провала говорит о недостаточном контроле бронхиальной астмы.
Как с помощью пикфлоуметра составить план действий при астме?
Данные мониторирования ПСВ являются одним из основных показателей при составлении плана действий при астме. План действий составляется врачом индивидуально для каждого пациента. Исходя из симптомов и показателей ПСВ, выделяется несколько зон, и для каждой расписываются необходимые ме-роприятия. Наиболее популярна система трех зон по принципу светофора: к зеленой зоне относятся показатели ПСВ > 80% от должных величин, к желтой – ПСВ в пределах 60-80%, а к красной – ПСВ < 60%. Каждой зоне соответствуют определенные рекомендации: в зеленой зоне – продолжать плановую терапию, в желтой зоне расписаны варианты усиления терапии и рекомендован досрочный визит к врачу, в красной зоне обозначены срочные меры по купированию обо-стрения и необходимо срочное обращение за медицинской помощью. В ряде случаев выделяется дополнительная четвертая зона, обычно обозначаемая как бордовая или фиолетовая, которой соответствует рекомендация немедленного вызова скорой помощи.
Правила пользования пикфлоуметром.
Пикфлоуметр – средство индивидуального пользования · Пикфлоуметр должен быть всегда чистым перед использованием. · Если возможно, проводите измерения стоя, держа пикфлоуметр горизонтально. Пальцы не должны касаться шкалы закрывать отверстия в торце. Перед каждым измерением следует поставить указатель на отметку ноль. · Перед измерением сделайте глубокий вдох. Мундштук пикфлоуметра следует плотно обхватить губами. Выдох должен быть максимально быстрым и резким. · При проведении пикфлоуметрии регистрируется лучший показатель из трех измерений. · Важна последовательная запись показаний пикфлоуметра (график пикфлоуметрии) · Заменять пикфлоуметр следует ежегодно.
Под статьей можете скачать нижние границы нормальных значений ПСВ и график пикфлоуметрии.
Файл graphik.doc Файл DOC, 415 КБ
Файл psv (1).doc Файл DOC, 110 КБ
Пикфлоуметрия - измерение пиковой скорости выдоха с помощью портативных приборов для контроля функции лёгких при бронхиальной астме в домашних условиях. При проведении исследования больной вдыхает максимально возможный объем и затем производит максимальный выдох в прибор. Измерение следует провести три раза подряд и выбрать максимальное значение из трёх.

Как определить норму показателей пикфлоуметрии для своего ребенка?
Нормальные границы показателей пикфлоуметрии зависят от роста ребёнка.
Стандартные значения пикфлоуметрии у детей до 15 лет
В таблице вы находите длину тела вашего ребенка и определяете ориентировочную норму пиковой скорости выдоха. Не следует считать, что значения, найденные вами в таблице, должны абсолютно соответствовать норме вашего ребенка. Существует понятие индивидуальной нормы, которая устанавливается в течение нескольких дней при хорошем самочувствии пациента. Если индивидуальная норма отличается от показателей таблицы в сторону уменьшения, обязательно посоветуйтесь с врачом и разберитесь, с чем это связано.
Что такое график показателей пикфлоуметра, как его вести, и что такое система зон?
Лучше всего вести график не на отдельных листках бумаги, а в тетрадке в клеточку. Она станет вашим своеобразным дневником.
Утром и вечером на графике ставят точки, соответствующие лучшей из трех попыток ребенка. Затем эти точки соединяют. Обратите внимание, что под графиком должно быть отведено место для ежедневных примечаний. В них вы указываете все лекарства, принятые ребенком в течение дня, и все факторы, которые, по вашему мнению, могли повлиять на его состояние: изменение погоды, эмоциональные нагрузки, присоединение вирусной инфекции и так далее. В дальнейшем это поможет вам находить причины, повлиявшие на состояние ребенка, а также оценивать действие лекарственных средств.

Показания пикфлоуметра при хорошо контролируемой астме.Показатели находятся почти на прямой с небольшими отклонениями в течение суток и изо дня в день.
Система зон разработана по аналогии со светофором: зеленая, желтая и красная. Нетрудно догадаться, что зеленая зона лучше, чем желтая, а желтая – лучше, чем красная! Придумано это для большей наглядности графика и для того, чтобы вы могли самостоятельно оценивать состояние ребенка и научились принимать решения в зависимости от изменения показателей пикфлоуметра.
Проходимость бронхов, о которой мы судим по вышеупомянутым показателям, имеет собственные суточные колебания, так же как уровень артериального давления и температура тела. Не держится же у здорового человека температура тела на уровне 36,6°С круглые сутки! – Утром она ниже, а к вечеру поднимается, например, до 36,8°С. И это – тоже нормальная температура. С показателями пикфлоуметрии дело обстоит таким же образом. Имеются суточные колебания проходимости бронхов. У здоровых детей они не должны превышать 15% от нормы. У детей с астмой (поскольку они у нас особенные!) – суточные колебания в период ремиссии бронхиальной астмы не должны превышать 20%.
· Норма для вашего ребенка – 200 л/мин.
· 20% от этого значения составляют 40 л/мин.
· Значит, показатели, укладывающиеся в интервал от 240 л/мин до 160 л/мин, являются для вашего сына или дочери тоже нормальными – это и есть ЗЕЛЕНАЯ ЗОНА.
· Нижняя граница ЗЕЛЕНОЙ ЗОНЫ составляет 80% от нормы. Правильно?
· Показатели, находящиеся между 80% и 50%, относятся к ЖЕЛТОЙ ЗОНЕ. В нашем примере – это интервал между 160л/мин и 100 л/мин.
· Показатели ниже 50%, то есть менее 100 л/мин – КРАСНАЯ ЗОНА.
Тем, кто подзабыл математику, напомню: чтобы определить нужный показатель, умножьте норму на 0,8, – и вы получите абсолютное значение 80%. Если норму умножить на 0,5 – получится абсолютный показатель 50%. Ну, и так далее.
Теперь возьмите свой график и цветными карандашами закрасьте зоны. У вас получатся три цветные полосы.
ЗЕЛЕНАЯ ЗОНА – путь свободен, идите по нему спокойно! Если показатели пикфлоуметрии вашего ребенка не выходят за границы зеленой зоны – значит, его заболевание находится под контролем и ничего особенного делать не надо. Ребенок довольно долго может чувствовать себя хорошо, “жить в зеленой зоне”, без лекарств. В этом случае мы говорим о клинической ремиссии. Или он может получать какие-либо лекарства, и тогда мы говорим уже о фармакологической ремиссии. В этом случае продолжайте принимать лекарства, назначенные врачом, и вести тот же образ жизни, какой ведете обычно. Однако не расслабляйтесь! Ведь астма – заболевание, требующее постоянного внимания и контроля.
ЖЕЛТАЯ ЗОНА – внимание! – это предупреждение о начинающемся ухудшении состояния. Вспомните: лучше предотвращать приступы, чем лечить обострение! Если показатели сползли в желтую зону или стали попадать туда периодически – значит, что-то изменилось, и об этом нужно подумать.
Проанализируйте дневник, обратитесь к врачу. Не дожидайтесь очевидного ухудшения состояния! У многих больных имеется составленный при помощи врача астма-план, где содержатся советы, как вести себя при снижении показателей пикфлоуметра. Следуйте этим рекомендациям. Ваша задача – вернуть показатели в зеленую зону.
КРАСНАЯ ЗОНА – сигнал очевидной опасности! Вашему ребенку нужна срочная помощь. В зависимости от обстоятельств, вызовите скорую помощь или обратитесь к вашему лечащему врачу. Если неотложные мероприятия заранее согласованы с врачом, выполните их до приезда машины скорой помощи.
Не каждый с легкостью займется этим кропотливым делом – постоянным контролем состояния ребенка. – Характеры у людей разные, да и заняты все по-разному. – Но прежде чем отмахнуться от дополнительных хлопот, все же подумайте! Хороший контроль состояния поможет постепенно сократить объем принимаемых лекарств, оставив лишь самые необходимые и в минимальных дозах. Применение системы зон своевременно подскажет о надвигающейся опасности и, как минимум, предотвратит незапланированную госпитализацию. А разве не к этому мы с вами стремимся?
При заполнении плана лечения в дневнике контроля астмы необходимо знать норму пикфлоуметрии больного, для которого ведется дневник.
В интернете имеется много сайтов, на которых публикуются эти нормы. Зачастую они выдаются за стандартные, но источник стандарта при этом не называется. Обычно это сайты производителей пикфлоуметров или сайты с медицинскими рекомендациями по лечению астмы.
Сравните свою норму из разных источников и вы получите разные её значения. По-видимому, это подтверждает то, что общих универсальных норм пикфлоуметрии просто не существует.
И видимо, именно поэтому специалисты рекомендуют определять индивидуальную норму пиковой скорости выдоха (ПСВ) путем проведения нескольких измерений в стадии ремиссии заболевания, то есть при хорошем самочувствии. При этом в качестве нормы следует брать наибольшее из полученных значений. Определяется эта норма для конкретного пациента с конкретным экземпляром пикфлоуметра в течение по крайней мере нескольких дней. В случае смены пикфлоуметра лучше всего заново определить для него свою норму.
Но если это в данный момент все же невозможно из-за обострения астмы, мы приводим данные, которые предлагаются в качестве примерных значений нормы. Попробуйте до консультации с врачом воспользоваться одной из приведенных ниже таблиц или графиков. И помните, что это лишь временная и очень приблизительная оценка состояния вашей дыхательной функции.
Примерные значения нормы пикфлоуметрии у детей до 15 летЧто такое пикфлоуметрия и зачем она нужна?
Объяснить слушателям, что пикфлоуметрический мониторинг является неотъемлемой составляющей контроля над БА.
Пикфлоуметр – это прибор, который определяет скорость прохождения воздуха по бронхам. Чем меньше просвет бронхов, тем меньше и скорость прохождения по ним воздуха.
Пикфлоуметрия помогает выявить фактор, влияющий на астму. Например, если пиковая скорость выдоха снижается дома и увеличивается на работе, то, скорее всего, причиннозначимый аллерген находится в квартире, и наоборот.
Кроме того, ежедневное измерение пиковой скорости выдоха поможет распознать начинающееся обострение бронхиальной астмы и оценить эффективность базисной терапии. И самое главное – пикфлоуметр способен объективно оценивать состояние болезни, а значит – надежно контролировать астму!
Преподаватель разъясняет и демонстрирует технику пикфлоуметрии.
Пикфлоуметрия проводится в положении стоя после нескольких минут спокойного дыхания. Делается глубокий вдох, затем губами плотно обхватывается мундштук пикфлоуметра и делается резкий быстрый выдох до конца. Стрелка прибора при этом указывает на значение скорости выдоха. Больной делает три измерения и заносит лучший показатель в специальный дневник (график).
Принципы ведения дневника пикфлоуметрии.
Больных нужно обучить технике самоконтроля астмы с помощью пикфлоуметра. Для этого их нужно научить ведению суточного и недельного дневника пикфлоуметрии. Пикфлоуметрию проводят утором и вечером, следя, таким образом, за состоянием своих бронхов. Утром пикфлоуметрия проводится сразу после пробуждения, еще до приема лекарств, вечером – перед отходом ко сну, когда все необходимое лечение уже проведено. Если показатели низкие и колебания утреннего и вечернего значения более 20%, значит, контроль над болезнью не достигнут.
Преподавателю необходимо отметить, что должный показатель пиковой скорости выдоха является индивидуальным и зависит от пола, возраста и роста человека. Однако чаще ориентируются не на должные, а на лучшие значения, которые определяются в процессе лечения.
Если больной научится грамотно использовать пикфлоуметр, он сможет самостоятельно контролировать свою болезнь и более сознательно общаться с врачом. Для этого врач должен быть подготовлен к анализу графиков суточной и недельной пикфлоуметрии!
Формы доставки лекарственных препаратов.
Для лечения бронхиальной астмы могут использоваться различные формы доставки лекарственных препаратов - в виде таблеток, инъекций или ингаляций. Оптимальной формой является - ингаляционная. Почему?
Во-первых, ингаляционное введение лекарства обеспечивает более быстрое развитие лечебного эффекта, т.к. препарат поступает непосредственно в бронхи.
Во-вторых, максимальная концентрация лекарства создается именно в дыхательных путях.
В-третьих, благодаря местному действию препарата, не возникает серьезных побочных эффектов и влияния на другие органы, а также нет взаимодействия с другими лекарствами, принимаемыми одновременно.
Существуют аэрозольные и порошковые ингаляторы. Дозированный аэрозольный ингалятор представляет собой комбинацию раствора (суспензии) лекарственного препарата и газа-распылителя, при помощи которого вылетает лекарство.
Во время этого занятия преподаватель проводит демонстрационную ингаляцию, поясняя при этом все свои действия (желательно пользоваться ингалятором с плацебо).
Как правильно делать ингаляцию:
1. Снять крышку с баллончика, расположив ингалятор вертикально, донышком вверх.
2. Расположить средний палец на дне баллончика, а большой – на противоположной стороне.
3. Встряхнуть ингалятор в течение одной минуты.
4. Сделать медленный выдох.
5. Слегка запрокинуть голову назад.
6. Начать вдох. В этот момент поднести ингалятор ко рту и плотно обхватить мундштук губами. Однократно нажать на дно баллончика и продолжить медленный глубокий вдох.
7. Задержать дыхание на 5 – 10 секунд.
8. Медленно выдохнуть.
Некоторые больные не могут синхронизировать вдох с нажатием на дно баллончика. В настоящее время рекомендуют использовать спейсеры - пластиковые камеры различной конструкции и размера. Использование дозированного аэрозольного ингалятора со спейсером способствует значительному увеличению концентрации препарата в легких (в 24 раза, по сравнению с использованием аэрозольного ингалятора без спейсера). Техника использования спейсеров намного проще по сравнению с использованием дозированных аэрозольных ингаляторов, что делает возможным их применение у пациентов практически всех возрастных категорий, включая и детей. Ингаляция лекарства через спейсер приводит к уменьшению степени осаждения препарата в ротовой полости, что ведет к уменьшению риска развития местных побочных действий препаратов (в частности, глюкокортикостероидов). К местным побочным эффектам ингаляционных глюкокортикостероидов относятся осиплость голоса, сухость, ощущение першения и жжения в горле, появление белого творожистого налета на слизистой ротоглотки. Данные проявления характерны для кандидоза (молочницы) ротоглотки. Поэтому наличие спейсера – обязательное условие при использовании ингаляционных кортикостероидов.
Правила пользования спейсером:
1. Удалить защитный колпачок, встряхнуть ингалятор и вставить его в спейсер.
2. Сделать медленный выдох.
3. Обхватить губами ротовой конец спейсера.
4. Нажать на ингалятор, так чтобы лекарство попало в спейсер.
5. Медленно сделать глубокий вдох.
6. Задержать дыхание на 5-10 сек, затем выдохнуть через ротовой конец.
7. Отсоединиться от спейсера.
8. Выждать 30 - 60 сек. затем впрыснуть вторую дозу аэрозоля (при необходимости) и повторить действия в соответствии п.п.1-6.
Порошковые ингаляторы - преимуществом этих ингаляторов является то, что они активируются только при вдохе пациента, проблема координации вдоха и поступление препарата в дыхательные пути отсутствует. В порошковом ингаляторе лекарственный препарат находится в виде мелкой сухой пудры, которая при помощи силы вдоха пациента доставляется в дыхательные пути. При использовании порошковых ингаляторов спейсер не применяется. Количество препарата, доставленного в легкие, при использовании порошкового ингалятора может достигать 40%. Существует много разновидностей порошковых ингаляторов (аэролайзер, турбухалер, мультидиск, циклохалер). Преподавателю необходимо продемонстрировать технику ингаляции с каждым из вышеперечисленных устройств.
Небулайзеры - нередко ингаляцию с помощью дозированных ингаляторов по каким-то причинам нельзя провести, или эффективность ее оказывается недостаточной. К таким случаям относится лечение маленьких детей, пожилых людей, очень тяжелых больных, а также пациентов с выраженными обострениями, когда требуется использование больших доз, а препарат должен проникнуть в сильно суженные бронхи.
Преимущества небулайзеров: наступление более быстрого эффекта, чем при внутривенном введении, легкая техника ингаляция (спокойное дыхание), отсутствие потребности в форсированном маневре, возможность использования системы даже при самых тяжелых состояниях (астматический статус), у пожилых и у детей, при двигательных расстройствах, при нарушениях уровня сознания, возможность доставки большой дозы препарата.
Меню
Пикфлоуметрия – методика измерения максимальной (пиковой) скорости форсированного выдоха. Пикфлоуметрия позволяет оценивать степень обструкции воздухоносных путей при ХОБЛ, бронхиальной астме; определять обратимость бронхоспазма; контролировать эффективность медикаментозного лечения. При проведении пикфлоуметрии пациент производит максимально возможный вдох и выдох в мундштук прибора-пикфлоуметра. Проба выполняется натощак до приема лекарственных препаратов, повторяется 2-3 раза с выбором максимального из полученных показателей. Пациентам с бронхиальной астмой рекомендуется ежедневное двухразовое мониторирование ПСВ - пиковой скорости выдоха.
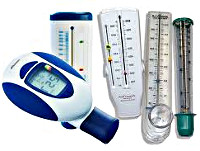
Пикфлоуметрия – методика измерения максимальной (пиковой) скорости форсированного выдоха. Пикфлоуметрия позволяет оценивать степень обструкции воздухоносных путей при ХОБЛ, бронхиальной астме; определять обратимость бронхоспазма; контролировать эффективность медикаментозного лечения. При проведении пикфлоуметрии пациент производит максимально возможный вдох и выдох в мундштук прибора-пикфлоуметра. Проба выполняется натощак до приема лекарственных препаратов, повторяется 2-3 раза с выбором максимального из полученных показателей. Пациентам с бронхиальной астмой рекомендуется ежедневное двухразовое мониторирование ПСВ - пиковой скорости выдоха.
Значимость пикфлоуметрии при бронхиальной астме и различных ХОБЛ сопоставима с важностью контроля АД при гипертонии или глюкозометрии при сахарном диабете. Пикфлоуметрия выполняется с помощью прибора-пикфлоуметра, пользоваться которым можно для самоконтроля.
Пиковая скорость выдоха (ПСВ), измеряемая при пикфлоуметрии, зависит от ряда факторов, в т. ч. от наличия бронхиальной обструкции. Диагностическая пикфлоуметрии дает возможность объективного выявления и оценки степени бронхообструкции. Пикфлоуметрия в динамике позволяет зафиксировать изменения проходимости бронхов еще до развития критического бронхоспазма и вовремя предпринять превентивные мер.
При трактовке результатов пикфлоуметрии ориентируются на индивидуальную пиковую скорость выдоха, характерную для данного пациента вне обострения или в период между приступами бронхоспазма.
Пикфлоуметрия, в отличие от спирометрии. является более доступным и быстрым методом, проведение которого может осуществляться как в условиях клиники, так и дома после инструктажа пациента.
Показания к проведению пикфлоуметрииОбластью диагностического применения пикфлоуметрии служат любые заболевания легких, протекающие с бронхиальной обструкцией (ХОБЛ, бронхиальная астма) и планирование их лечения. Пикфлоуметрия может являться методом скрининга, позволяющим выявить наличие предастмы и астмы. Пикфлоуметрия используется для определения провоцирующих факторов, ведущих к бронхообструкции.
Особенно важно проведение пикфлоуметрии при бронхиальной астме. Пикфлоуметрия используется для установки диагноза, определения степени выраженности заболевания, контроля течения астмы и результативности лечения, предупреждения надвигающегося обострения. Ежедневная пикфлоуметрия показана всем пациентам с диагностированной бронхиальной астмой.
Мониторирование пикфлоуметрии дает врачу возможность определять обратимость бронхиальной обструкции, выявлять гиперреактивность бронхов, предвидеть астматический приступ, диагностировать профессиональную астму. подбирать эффективную дозировку препаратов (бронходилататоров и ингаляционных глюкокортикостероидов).
Значимым является изменения показателя пикфлоуметрии (ПСВ) свыше 20% (при усредненном значении для женщин - между 400 и 550 л/мин. и для мужчин - 500-600 л/мин.).
Проведение пикфлоуметрииПикфлоуметрия выполняется утром через 5-10 минут после пробуждения и перед ночным сном, желательно в одно время. В период подбора терапии пикфлоуметрию дополнительно выполняют еще и днем (трижды в сутки). Пикфлоуметрию следует проводить до пользования ингаляционными препаратами и спустя 3-4 часа после приема бронходилататоров. Получаемые показатели ПСВ заносятся в специальный дневник самонаблюдения и выстраиваются в виде графика.
Измерение ПСВ выполняется сидя или стоя, после предварительно сделанных нескольких обычных вдохов и выдохов. Затем следует глубоко вдохнуть, плотно охватить мундштук пикфлоуметра губами и, держа его горизонтально, максимально быстро и сильно выдохнуть в прибор через рот. При выдохе в результате давления воздуха на клапан стрелка пикфлоуметра перемещается вдоль шкалы. Полученный при пикфлоуметрии показатель соответствует пиковой скорости выдоха, измеряемой в литрах в минуту.
После нескольких минут отдыха пикфлоуметрию повторяют еще 2 раза; из трех показателей выбирают и отмечают максимальную ПСВ.
Для оценки показателей пикфлоуметрии необходимо знать лучшее значение ПСВ конкретного пациента, соответствующее фазе ремиссии. Такое значение определяется в процессе ежедневной 2-3-недельной пикфлоуметрии. Тогда при определении текущего показателя ПСВ его сравнивают с лучшим собственным результатом пикфлоуметрии.
Интерпретация и практическое значение пикфлоуметрииПо форме графика пикфлоуметрии врач может анализировать стабильность течения заболевания. При удовлетворительном контроле болезни и действенности терапии график близок к прямой линии; при неудовлетворительном – кривая пикфлоуметрии выглядит зигзагообразной и изломанной. В случае утреннего снижения ПСВ говорят об «утреннем провале», что всегда свидетельствует о неадекватном контроле астмы. При низких значениях ПСВ или большом разрыве между утренними и вечерними значениями (суточной вариабельности ПСВ >30%), контроль над болезнью также считается недостигнутым. Критическим является снижение ПСВ на 20% от лучшего показателя пикфлоуметрии.
На основании данных пикфлоуметрии врач составляет индивидуальные рекомендации для пациента. Исходя из показателей пикфлоуметрии, по принципу «светофора» выделяют несколько зон и соответствующие им мероприятия. Зеленая зона – это показатели пикфлоуметрии, превышающие 80% от индивидуальной нормы; при получении этих значений достаточно продолжать плановую терапию. Желтой зоне соответствуют значения ПСВ в диапазоне 80-60%, требующие усиления схемы лечения и досрочного визита к врачу. К красной зоне относятся значения пикфлоуметрии ниже 60% - в этом случае требуется срочное купирование обострения и консультация специалиста. Иногда выделяют дополнительную фиолетовую зону, при значениях которой необходимо вызывать «скорую помощь».
В Москве процедуру "Пикфлоуметрия" можно пройти по 84 адресам. Цены на "Пикфлоуметрия" в Москве начинаются от 50р. Средняя цена в Москве - 485р.
Пикфлоуметрия - определение пиковой скорости выдоха (ПСВ) - максимальной скорости прохождения воздуха по бронхам (коррелирует с ОФВ 1 ).
Пикфлоуметр - это прибор, при помощи которого определяют этот показатель.
Пикфлоуметрия используется для диагностики бронхообструктивного синдрома, в том числе и контроля бронхиальной астмы (БА). Мониторирование астмы с помощью пикфлоуметра дает следующие возможности: определение обратимости бронхиальной обструкции; оценка тяжести течения заболевания; оценка гиперреактивности бронхов; прогнозирование обострений астмы; оценка эффективности лечения.
Для тяжелой астмы характерны суточные колебания ПСВ более 30%. Критерием обратимости бронхообструкции является увеличение ПСВ (более 15%) после ингаляции бета-2-агонистов короткого действия
Каждому больному БА показана ежедневная пикфлоуметрия. Пациент может это исследование проводить самостоятельно.
Техника выполнения пикфлоуметрии.
-установите указатель прибора на нулевую отметку,
-встаньте или сядьте прямо, выпрямите шею,
-возьмите пикфлоуметр в руку, избегая блокирования выходного отверстия пальцами,
-вдохните максимально глубоко,
-возьмите мундштук пикфлоуметра в рот и плотно обхватите его губами; избегайте закрывания отверстия мундштука языком,
-дуньте внутрь прибора с максимальной силой и скоростью (важна сила выдоха, а не количество выдыхаемого воздуха; выдох не должен напоминать плевок или кашель),
-оцените показания прибора - стрелка сдвинется с нулевой отметки – это и будет величина пиковой скорости выдоха,
-установите указатель на нулевую отметку,
-повторите процедуру ещё дважды и выберите максимальный показатель,
-занесите значение максимального показателя, дату и время измерения в дневник.
ПРИМЕЧАНИЕ. Не употребляйте бронхорасширяющие препараты за 8 часов до проведения теста.
Уход за пикфлоуметром. Пикфлоуметр после использования промывается тёплой водой с мягким моющим средством. Хранится прибор при комнатной температуре и относительной влажности воздуха 30-70%. Не позволяйте пользоваться прибором посторонним лицам.
Интерпретация показаний пикфлоуметрии
Стандартные значения пикфлоуметрии у здоровых взрослых людей
Пиковая скорость выдоха зависит от возраста, пола, веса и роста.
Необходимо определить для каждого пациента его собственную норму.
Норма устанавливается по показателям, которые выявляются при хорошем самочувствии.
Определение проводят несколько раз и учитывают минимальную и максимальную величину.
Стрелки, находящиеся рядом со шкалой прибора, необходимо установить на цифры, соответствующие максимальной и минимальной величине показателя и сравнивать с ними полученные в дальнейшем результаты.
Если показатели выше верхней границы или в границах нормы – коррекции лечения не требуется, если ниже нижней границы – необходима коррекция лечения.
Для облегчения интерпретации результатов стрелки прибора окрашены в три цвета – зелёный, жёлтый и красный. Если полученное значение ПСВ попадает в зелёный интервал – коррекции лечения не требуется, если в жёлтый – начинается декомпенсация заболевания, если в красный – требуется срочная помощь.